Prof. Dr. N. Reha Tandoğan - Op. Dr. Asım KayaalpOsteokondritis dissekans (OKD), osteokondral bir parçanın altındaki kemik yatağından ayrılması ile karakterize bir hastalıktır. Parçanın üzerini kaplayan hyalin kıkırdak eklem sıvısından beslendiği için canlı kalırken, altındaki subkondral kemik nekrotiktir. Nekrotik parçanın yerleştiği kraterde, canlı kemik arasında bir fibröz doku bulunur. En sık diz ekleminde görülür, bunun dışında ayak bileği, dirsek ve nadiren kalça ekleminde yerleşir. Hastalık % 15-30 olguda iki taraflı görülür. En sık 10-15 yaşları arasında ortaya çıkar. Epifizleri henüz açık olan hastalarda görülen OKD juvenil, epifizler kapandıktan sonra saptanan lezyonlar erişkin tipi olarak adlandırılır. Erişkin yaşlarda saptanan lezyonların bir kısmı, çocuklukta ortaya çıkan lezyonların bulgu vermeye başlaması, bir kısmı ise yeni oluşan lezyonlardır. Juvenil ve erişkin formların seyri birbirinden çok farklıdır. Juvenil formda spontan iyileşme çok yüksek oranda gerçekleşirken, erişkin tipte cerrahi müdahale olmadan iyileşme şansı çok düşüktür.
Etyoloji
Osteokondritis dissekans’ın etyolojisi konusunda herediter faktörler, aksesuar kemikleşme merkezlerinin ayrılması, endokrinopatiler, vasküler yetmezlik, tekrarlayan mikrotravmalar, tibial epinlerin femur kondilini sıkıştırması gibi birçok teori öne sürülmüşse de hiç birisi hastalığın patogenezini tam olarak açıklayamamaktadır.Klinik bulgular
İyi tanımlanamayan diz önü ağrısı ve aralıklı şişlik en sık rastlanan yakınmalardır. Ağrılı dönemlerde antaljik topallama belirgin hale gelebilir. Lezyon yerinden ayrıldıysa, takılma-kilitlenme gibi mekanik yakınmalar ortaya çıkar. Fizik inceleme sırasında ilgili kondil palpasyonla ağrılıdır. (Axhausen belirtisi). Değişen derecelerde effüzyon palpe edilebilir. Wilson testi, 30 ile 90 derece arasında diz ekstansiyona getirilirken, tibia iç rotasyona zorlandığında hastanın ağrısının olması, dış rotasyon hareketi ile ağrının azalmasıdır. Ağrının oluş mekanizması, eminensiyanın iç rotasyon sırasında kondildeki OKD lezyonunu sıkıştırması olarak öne sürülmüştür ve sadece klasik yerleşimdeki lezyonlar için geçerlidir. Yatağından ayrılıp serbest cisim haline gelen parçalar, zayıf hastalarda palpe edilebilir.Tanı
Direkt radyografiler çoğu olguda tanı için yeterlidir. Ön-arka ve yan grafilere ilave olarak 30-50 derece fleksiyonda elde olunan tünel pozisyonunda grafiler interkondiler çentik ve posterior femoral kondilleri gösterirken, tanjansiyel grafiler de patella eklem yüzünü gösterir. Direkt grafilerde lezyon, alttaki kemikten ince bir radyolusent hat ile ayrılmış, hafif sklerotik bir kemik adacığı şeklinde görülür.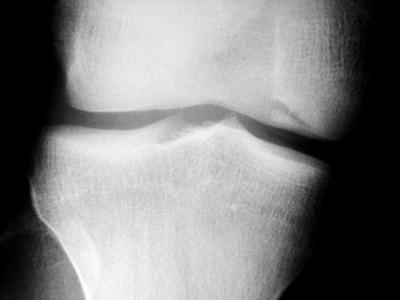
Bu lezyonlar, femur kondilinde görülen aksesuar kemikleşme merkezlerinden ayrılmalıdırlar. OKD diz ekleminde en sık medial femoral kondilin lateralinde, interkondiler çentikte arka çapraz bağın yapışma yeri civarında görülür. Bu bölge klasik yerleşim olarak adlandırılır ve olguların % 50-70’ini oluşturur. Daha nadir olarak lateral femoral kondil ve patella’da yerleşir, tibial plato yerleşimi çok nadiridir. Direkt grafiler lezyonu tanımlamak için yeterli olmakla birlikte, prognoz tayini açısından altın standart manyetik rezonans görüntülemedir. Yakın zamanda tanımlanan MR kriterleri ile lezyonun yatağından ayrılıp ayrılmayacağı büyük oranda tahmin edilebilir. O’Connor ve ark.’a göre, fragman arkasında sıvı varlığını gösteren T-2 ağırlıklı kesitlerde yüksek intensiteli bir hat olması, bu hattın eklem kıkırdağında bir yarık yada defekt ile ilişkili olması ve gadolinyum ile çekilen kontrastlı görüntülerde intensite artışı göstermemesi parçanın yatağından ayrılma eğiliminde olduğunun göstergesidir(O'Connor. J Bone Joint Surg Br. 2002; 84(2):258-62.)
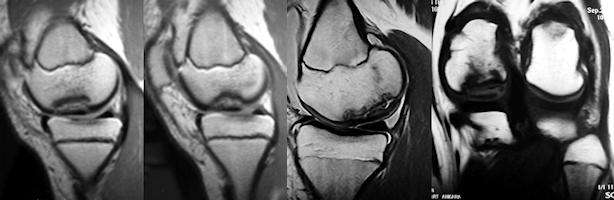
Artroskopi, OKD tanısı ve lezyonun stabilitesinin değerlendirilmesi açısından en değerli yöntemlerden birisidir.
Sınıflama
Osteokondritis dissekans için radyolojik, sintigrafik, manyetik rezonans, artroskopik bulgulara göre çeşitli sınıflamalar önerilmiştir. Bütün sınıflamalarda evre 1 de 4’e doğru hastalığın şiddeti artar, erken evrede yatağında stabil olan lezyon ileri evrelerde ayrılır ve serbest cisim haline gelir. International Cartilage Repair Society sınıflaması, en kullanışlı olanıdır.Osteokondritis dissekans’ın ICRS sınıflaması
Evre 1: Palpasyonla yumuşamış, stabil, kıkırdak devamlılığı bozulmamışEvre 2: Kısmi ayrılma , palpasyonla stabil
Evre 3: Tamamen ayrılmış, ancak yatağında duruyor
Evre 4: Boş krater, serbest cisim, A: 10’mm’den daha az krater; B:10mm’den derin krater
Doğal seyir
OKD juvenil tipinde spontan iyileşme şansı yüksektir. Genel olarak, epifizleri açık olan hastalarda, lezyon çapı 2cm’den küçük, MRG’de ayrılma bulgusu yok ve lezyon yük taşımayan bölgedeyse, spontan iyileşme şansının yüksek olduğu kabul edilmektedir. Bazı çocuk hastalar ve çoğu erişkin olguda ise lezyon iyileşmez, bazen stabil ve asemptomatik olarak yerinde kalır, ancak çoğu zaman semptom verir ve tedavi edilmez ise yatağından ayrılarak serbest cisim haline gelir.Konservatif tedavi
Epifizleri açık olan hastalarda, MRG’de ayrılma bulgusu yok ise, konservatif tedavi yapılabilir . Alçıya alma, koltuk değneği ile yükten kurtarma gibi tarihsel tedavilerin, sadece sportif aktiviteyi kısıtlamaya bir üstünlüğü gösterilememiştir. Bu nedenle, basit analjezik veya non-steroid anti-inflamatuar ilaçlar ile semptomatik tedavi ve sıçramalı/darbeli sportif aktivitelerden kaçınmak çoğu olguda yeterli olur. Altı aylık aralarda lezyonun iyileşme veya ayrılma yönündeki seyri takip edilebilir. İki taraflı olan olgularda, lezyonların seyrinin aynı olması gerekmez, bir taraf iyiye giderken karşı taraf yatağından ayrılabilir. Çeşitli serilerde juvenil OKD’lerin % 50-95 oranında konservatif tedavi ile iyileştiği rapor edilmiştir. (Sales de Gauzy J,J Pediatr Orthop B. 1999;8(1):26-8 ve Hughes JA: Pediatr Radiol. 2003; 33(6):410-7.)Cerrahi tedavi seçenekleri
Osteokondritis dissekansın cerrahi tedavisinde bir çok farklı yöntem tarif edilmiştir. Ayrılmamış (Evre 1-2) lezyonlarda 6 ay-1 yıllık konservatif tedaviye cevap vermeyen ve semptomatik olan olgularda cerrahi tedavi endikedir. Bu olgularda amaç, vaskülariteyi artırıp iyileşmeyi uyarmaktır. Bunun için antegrad veya retrograd perforasyon teknikleri uygulanır. İnstabil (Evre 3) veya ayrılmış lezyonlarda amaçlar, eklem konturunu sağlamak, hyalen kıkırdağı korumak ve parçanın ana kemiğe kaynamasını sağlamaktır. Bunun için çeşitli internal tespit yöntemleri ile birlikte kemik greftlemesi kullanılabilir. Lezyon serbest cisim haline gelmiş ve tespiti mümkün değilse (Evre 4) , kıkırdak rekonstrüksiyonu yöntemlerinden birisi tercih edilmelidir.Perforasyon teknikleri
Kıkırdak fissürünün belirgin olduğu ancak palpasyon ile stabil olan lezyonlarda endikedir. Trans-kondral yani antegrad perforasyon, en sık yapılan yöntemdir. Fissür hattından ve lezyonun üzerinden ince matkap uçları ile girilerek sağlam kemiğe kadar ulaşan çoklu delikler açılır. Amaç vaskülariteyi artırıp, iyileşmeyi uyarmaktır. Epifizleri açık olan olgularda en sık uygulanan bu yöntem ile juvenil OKD’de % 90’ın üzerinde başarılı sonuçlar rapor edilmiştir. Buna karşılık, epifizleri kapalı olan olgularda yöntemin başarı şansı çok daha düşüktür.Video
Artroskopi ile antegrad perforasyon tekniği.Epifizleri kapalı olan olgularda, lezyon stabil ise retrograd perforasyon ve işlem sırasında açılan tünellerden kemik greftlemesi yapılabilir. Antegrad tekniğe göre daha komplike olan bu tekniğin üstünlüğü eklem kıkırdağına zarar vermeden iyileşmeyi uyarabilmesidir.
İnternal tespit
İnstabil (Evre 3) lezyonlar ve bazı evre 4 lezyonlarda internal tespit endikedir. Çoğu olguda işlem artroskopik olarak gerçekleştirilebilir, ancak gerekli olan durumlarda açık cerrahiye geçmekten kaçınılmamalıdır. Lezyon önce kıkırdak bir menteşe üzerinde kapak şeklinde kaldırılarak kraterdeki fibröz dokular kürete edilir. Sklerotik olan krater tabanına ince delikler açılarak damarlanma uyarılır. Lezyon yatağına yerleştirildiğinde çevredeki sağlam kıkırdaktan daha derinde kalıyorsa, krater tabanına spongioz kemik grefti yerleştirilerek parça yükseltilir ve anatomik eklem konturu sağlanır. Daha sonra internal tespit yöntemlerinden birisi uygulanır.Video
Osteokondritis dissekansın artroskopi ile vidalanması.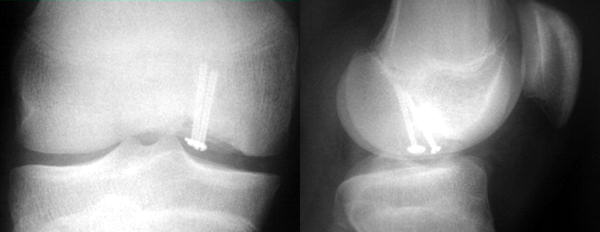
Lezyon serbest cisim haline geldikten sonra, eklem sıvısından beslenerek büyümeye devam eder ve deforme olarak repoze edilmesi imkansız hale gelebilir. Bu nedenle, çoğu serbest parçanın internal tespiti mümkün değildir. Ancak, sağlam tespit yapılabilecek bir kemik dokusu var ve parça yatağına anatomik olarak yerleştirilebiliyorsa, Evre 4 lezyonlarda da internal tespit denenebilir.
İnternal tespit için metal vidalar, biyobozunur implantlar, K-telleri, kortiko-kansellöz çubuklar gibi birçok farklı yöntem tarif edilmiştir. Stabil bir tespit için en az iki implant gerekir ancak parçanın boyutuna göre bu sayı artırılabilir. Tespit sonrasında 6-10 haftalık bir süre bacağa yük verilmesinden kaçınılmalıdır.
Serbest cisim çıkartılması ve kıkırdak rekonstrüksiyonu
Fragman yerinden ayrılmış ve yerine yerleştirildiğinde işlev görmeyecek kadar deforme ise serbest cisim çıkartılması ve kratere yönelik kıkırdak rekonstrüksiyonu yöntemlerinden birisi uygulanır.Sadece serbest cisim çıkartılması ile, lezyon yük taşımayan bölgedeyse, orta dönemde kabul edilebilir sonuçlar elde edilebilir. Buna karşın daha uzun süreli izlemi olan çalışmalarda, özellikle lezyon yük taşıyan bölgedeyse osteoartrit kaçınılmazdır. Bu nedenle serbest parça çıkartıldıktan sonra dizde gelişecek artrozu engellemek amacıyla, kıkırdak rekonstrüksiyonu için modern yöntemlerden birinin kullanılması gereklidir. Bu amaçla, mozaikplasti veya otolog kondrosit transplantasyonu gibi teknikler uygulanabilir.
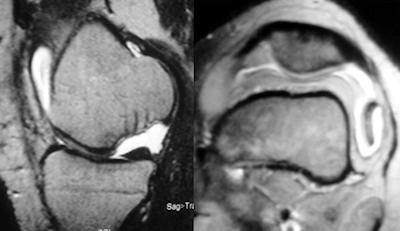
Sonuç olarak, OKD tedavisinde hedef, hastanın kendi kıkırdağını korumaya yönelik olmalıdır. Günümüzdeki kıkırdak restorasyonu yöntemlerinin sonuçları umut verici olmakla birlikte yeterli değildir.
Daha ayrıntılı bilgi ve olgu danışmak için hekimlerimize başvurulabilir.
